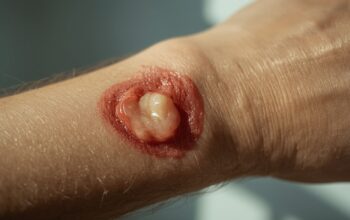
Verpstelinė ląstelių sarkoma yra reta, bet agresyvi vėžio forma, pažeidžianti minkštuosius audinius. Šiam navikui būdingos specifinės verpstės formos vėžinės ląstelės, iš kurių ir kilęs ligos pavadinimas. Nors ši sarkoma sudaro nedidelę visų sarkomų dalį, ji gali pasižymėti tiek klastinga eiga, tiek sunkumais diagnozės metu, nes dažnai painiojama su kitais piktybiniais ar gerybiniais dariniais. Dėl šios priežasties, ankstyvas atpažinimas bei kompleksinis gydymas yra itin svarbūs siekiant pagerinti paciento prognozę ir gyvenimo kokybę. Šiame straipsnyje aptariamos verpstelinės ląstelių sarkomos priežastys, simptomai, diagnostika, gydymo galimybės, galimos komplikacijos ir prognozė, taip pat pateikiamos svarbios prevencijos ir klinikinės priežiūros gairės.
Kas yra verpstelinė ląstelių sarkoma?
Verpstelinė ląstelių sarkoma (angl. spindle cell sarcoma) – tai piktybinis navikas, kilęs iš jungiamojo audinio, dažniausiai apimantis sausgysles, raiščius, raumenų apvalkalus ar poodį. Šiai sarkomai būdingos ilgėti ir siaurėti linkusios (verpstelės pavidalo) auglio ląstelės, matomos mikroskopu. Dažniausiai ji išsivysto galūnėse, tačiau gali pasitaikyti ir kitose kūno vietose, įskaitant kamieną ar retroperitoniumą.
Verpstelinė ląstelių sarkoma priklauso įvairių sarkomų – t.y. piktybinių navikų, kylančių iš jungiamojo audinio – grupei. Kitoms sarkomoms priskiriamos leiomiosarkoma, fibrosarkoma, rabdomiosarkoma ir kitos. Verpstelinės ląstelės gali būti aptinkamos ne tik šiai sarkomai būdingose vietose, bet ir kituose navikuose, todėl tiksli diagnozė remiasi ne vien morfologiniais, bet ir specifiniais imunohistocheminiais ar molekuliniais tyrimais.
Priežastys ir rizikos veiksniai
Tiksli verpstelinės ląstelių sarkomos išsivystymo priežastis nėra žinoma. Kaip ir daugumos sarkomų atveju, ligą gali lemti įvairūs genetiniai, aplinkos ar paveldimi veiksniai. Nors dauguma atvejų yra atsitiktiniai, tam tikros sąlygos gali didinti riziką susirgti šia vėžio forma.
Galimi rizikos veiksniai:
- Paveldimos genetinės mutacijos (pvz., Li-Fraumeni sindromas, neurofibromatozė)
- Ankstesnis spindulinis gydymas (ypač jei buvo gydyta radioterapija dėl kitų navikų)
- Cheminių, toksinių medžiagų (pvz., herbicidų, dioksinų) poveikis
- Silpna imuninė sistema (ypač imunodeficito atvejais)
- Lėtinės traumos ar randai, nors aiškūs ryšiai išlieka diskutuotini
Nors kai kurie žmonės gali turėti vieną ar kelis rizikos faktorius, verpstelinė ląstelių sarkoma daugeliu atvejų išsivysto be aiškios priežasties.
Simptomai ir klinikinė požymiai
Verpstelinė ląstelių sarkoma dažnai pradžioje nesukelia ryškių simptomų, todėl liga gali būti nustatoma jau pažengusioje stadijoje. Simptomai priklauso nuo naviko vietos, dydžio ir suspaudimo ar invazijos į aplinkinius audinius.
Dažniausi simptomai:
- Nepastebimai didėjantis guzelis ar sukietėjimas po oda (dažniausiai neskausmingas ankstyvose stadijose)
- Skausmas ar spaudimo pojūtis, jei navikas spaudžia nervus ar aplinkinius audinius
- Patinimas ar uždegimas naviko srityje
- Odos pakitimai virš naviko – paraudimas, temperatūros padidėjimas, išopėjimas
- Sutrikusi galūnės funkcija, jei navikas auga šalia raumenų ar sąnarių
Rečiau pasitaiko sisteminiai simptomai, tokie kaip nepagrįstas svorio kritimas, nuovargis ar karščiavimas. Tokie požymiai dažnesni esant išplitusiai ar progresuojančiai ligai.
Diagnostika
Verpstelinės ląstelių sarkomos diagnostika – sudėtingas ir daugiaetapis procesas. Svarbu atlikti tiek klinikinį ištyrimą, tiek vaizdinius ir laboratorinius tyrimus, o galutinė diagnozė visada patvirtinama tiriant audinių mėginius (biopsiją).
Pagrindiniai diagnostikos etapai:
- Klinikinis ištyrimas: gydytojas apčiuopia darinį, vertina jo dydį, judrumą, konsistenciją ir aplinkinių audinių būklę.
- Vaizdiniai tyrimai: ultragarsas (jei navikas paviršinis), magnetinio rezonanso tomografija (MRT), kompiuterinė tomografija (KT). Jie tiksliai parodo naviko dydį, vietą, plitimą į aplinkinius audinius.
- Biopsija: paimamas audinio mėginys histologiniam ir imunohistocheminiam ištyrimui. Tai būtina siekiant atskirti verpstelinę ląstelių sarkomą nuo kitų, panašių navikų.
- Molekuliniai genetiniai tyrimai: taikomi norint nustatyti specifines chromosomų ar baltymų modifikacijas, būdingas tam tikro tipo sarkomoms.
Diagnozei svarbi ir ligos stadijos nustatymas – ar navikas lokalizuotas, ar jau metastazavo (išplitęs į kitus organus, pvz., plaučius ar kaulus).
Gydymo galimybės
Verpstelinės ląstelių sarkomos gydymas priklauso nuo naviko dydžio, vietos, plitimo laipsnio, ląstelių diferenciacijos, paciento amžiaus ir bendros sveikatos būklės. Gydymo planą sudaro daugiafunkcinė medikų komanda (onkologas, chirurgas, radiologas, patologas ir kt.).
Pagrindiniai gydymo būdai:
- Chirurginis gydymas: pagrindinė vėžio valdymo priemonė – naviko pašalinimas su pakankamu sveiko audinio „saugumo kraštu“ aplink. Kai kuriais atvejais, siekiant išvengti amputacijos arba apsaugoti funkciją, taikomi plastinės-rekonstrukcinės chirurgijos metodai.
- Spindulinė terapija (radioterapija): naudojama prieš ar po operacijos, siekiant sumažinti naviko masę ar sunaikinti likusias vėžines ląsteles. Gali būti pagrindinis gydymo būdas, jei chirurgija neįmanoma.
- Vaistinis gydymas (chemoterapija): taikoma plačiau, jei sarkoma yra itin agresyvi, išplitusi, ar su didesne recidyvo rizika. Chemoterapijos veiksmingumas priklauso nuo individualių naviko savybių – kai kurios verpstelinės ląstelių sarkomos yra mažai jautrios chemoterapijai.
- Imunoterapija ir taikinių terapija: pažangesni gydymo metodai, tiriami klinikinių tyrimų metu. Tinka tik daliai pacientų, priklauso nuo naviko biomarkerių ir genetinių ypatybių.
Gydymo sėkmė priklauso nuo ankstyvos diagnostikos ir visiško naviko pašalinimo. Kiekvienas atvejis vertinamas individualiai, atsižvelgiant į galimus šalutinius gydymo poveikius, paciento gyvenimo kokybę ir funkcinę būklę.
Komplikacijos ir ligos eiga
Verpstelinė ląstelių sarkoma, ypač laiku neišgydyta ar nevisiškai pašalinta, linkusi atsinaujinti arba metastazuoti (išplisti į kitus organus). Dažniausios metastazių vietos – plaučiai, rečiau – kepenys ar kaulai.
Galimos komplikacijos:
- Naviko atsinaujinimas toje pačioje vietoje (recidyvas)
- Metastazės (antriniai augliai kitose kūno vietose)
- Kraujavimas ar supūliavimas naviko srityje
- Pažeistos galūnės funkcijos praradimas, jei navikas auga šalia sąnarių ar nervų
- Šalutinis gydymo poveikis: randai, limfedema, funkcijos sutrikimai, nuovargis, infekcijos
Ligos eiga priklauso nuo stadijos diagnozės metu, naviko lokalizacijos ir paciento atsako į gydymą. Ankstyvas, lokalizuotas navikas prognozuojamas geriau nei išplitęs ar grįžtantis navikas.
Prognozė ir gyvenimo kokybė
Verpstelinės ląstelių sarkomos prognozė labai priklauso nuo to, kokio dydžio yra navikas diagnozuojant, ar jis visiškai pašalinamas, bei nuo metastazių buvimo. Remiantis mokslinėmis apžvalgomis, išgyvenamumo rodikliai labai kinta: išplitusios sarkomos atveju 5 metų išgyvenamumas gerokai mažėja, o anksti, lokaliai pašalintos – siekia apie 50–70% ir daugiau.
Gyvenimo kokybė priklauso ir nuo gydymo šalutinio poveikio: radikalios operacijos gali lemti judesių funkcijos sumažėjimą, protezavimo poreikį, ilgalaikę reabilitaciją. Siekiant sumažinti komplikacijų riziką, rekomenduojamas aktyvus fizioterapinis gydymas, kruopšti žaizdų priežiūra, reguliarus onkologinis stebėjimas.
Prevencija ir savirūpos rekomendacijos
Verpstelinės ląstelių sarkomos specifinės profilaktikos nėra, nes aiškių genetinių ar aplinkos faktorių dažniausiai nenustatoma. Visgi, žinant rizikos veiksnius, verta atkreipti dėmesį į keletą bendrų sveikatos principų ir laiku kreiptis į gydytoją, jei atsiranda įtartinų simptomų.
- Atsakingas požiūris į chemikalų, pesticidų, radiacijos poveikį
- Reguliarūs profilaktiniai sveikatos patikrinimai (ypač padidintos rizikos grupėms)
- Tiksli randų, žaizdų ir kitų audinių pakitimų stebėsena
- Anksti į gydytoją kreiptis pastebėjus nediagnuotu sukietėjimą ar spartų jo didėjimą
- Atsargumas po vėžio gydymo – esant ankstesniam spinduliniam gydymui būtinas nuoseklus stebėjimas pas onkologą
Savidiagnostika ar savigyda nerekomenduojama. Tik specialistas, remdamasis klinikiniais bei laboratoriniais duomenimis, gali atmesti ar patvirtinti verpstelinę ląstelių sarkomą.
Kada būtina kreiptis į gydytoją?
Bet koks greitai didėjantis, skausmingas ar funkciją ribojantis sukietėjimas ar guzelis minkštuosiuose audiniuose – pagrindas kuo skubiau pasikonsultuoti su gydytoju (šeimos gydytoju, onkologu, chirurgu ar dermatologu). Ypač svarbu nelaukti, jei ataugos trajektorija neaiški, ji sparčiai auga ar susijusi su svorio kritimu, silpnumu, kitais sisteminiais simptomais.
Ankstyva diagnostika ir savalaikis gydymas yra pagrindinės sėkmingos kovos su verpsteline ląstelių sarkoma prielaidos. Visada pasikliaukite medicinos specialistų rekomendacijomis, laikykitės paskirto gydymo plano ir neignoruokite pakartotinės patikros svarbos.
Apibendrinimas
Verpstelinė ląstelių sarkoma – reta ir agresyvi jungiamojo audinio vėžio rūšis, kuri gali paveikti įvairaus amžiaus žmones, dažniausiai pasireiškianti kaip sparčiai didėjantis guzelis minkštųjų audinių srityje. Ankstyva diagnostika, tiksli diferenciacija ir kompleksinis gydymas leidžia padidinti išgyvenamumo bei gyvenimo kokybės rodiklius. Svarbu suprasti, jog bet kokius pasikeitimus kūne turėtų įvertinti gydytojas, o prevencija dažniausiai apima bendrų onkologinių rizikų mažinimą ir informuotumo didinimą. Laikydamiesi profesionalių rekomendacijų, galite užtikrinti saugesnę bei kokybiškesnę ateitį net ir susidūrus su rimtomis sveikatos iššūkiais.

Patyrusi gydytoja, kurios aistra — ligų diagnostika ir simptomų analizė. Kruopšti, atidi detalėms, geba pastebėti net subtiliausius sveikatos sutrikimų požymius. Nuolat gilinasi į naujausius medicinos tyrimus, kad galėtų pacientams pateikti tikslias išvadas ir veiksmingus gydymo planus. Turi empatijos jausmą, ramiai paaiškina sudėtingas diagnozes ir padeda žmonėms suprasti savo būklę.