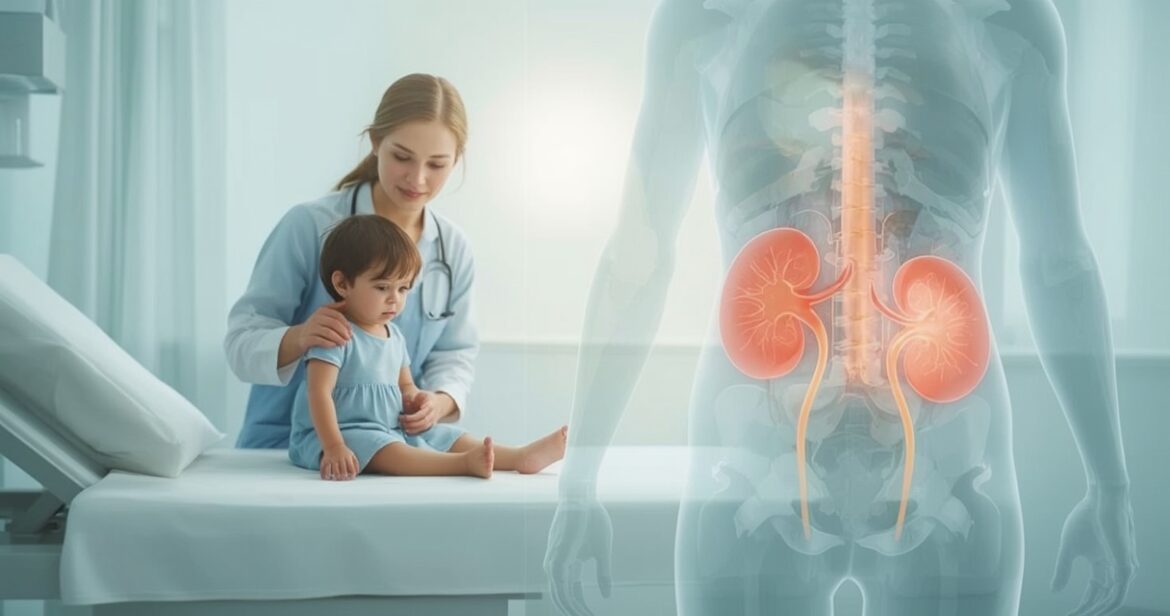
Vilms’o auglys (angl. Wilms tumor, nefroblastoma) – tai retas, tačiau vienas iš dažniausių inkstų vėžių vaikams, dažniausiai pasireiškiantis iki 5 metų amžiaus. Vilms’o auglys išsivysto iš embrioninių inksto ląstelių ir pasižymi greita eiga, todėl ankstyva diagnostika bei gydymas yra itin svarbūs. Šis straipsnis padės suprasti, kas yra Vilms’o auglys, kokie jo simptomai, kaip atliekama diagnostika, kokios šiuolaikinės gydymo galimybės ir kokia ligos prognozė, taip pat apžvelgs prevencijos svarbą ir dažniausius klausimus, kylančius apie šią būklę.
Vilms’o auglys: kas tai?
Vilms’o auglys – tai piktybinis navikas, kilęs iš ankstyvos inksto audinio formos ląstelių (vadinamų nefroblastais), kurios paprastai turėtų sunykti iki gimimo. Dėl įvairių genetinių pokyčių šios ląstelės kai kuriems vaikams išlieka ir gali virsti augliu. Daugiausia atvejų diagnozuojama vaikams iki penkerių metų, o vyresniems vaikams ar suaugusiesiems Vilms’o auglys labai retas.
Vilms’o auglys sudaro apie 5% visų vaikų onkologinių ligų ir 85–90% vaikų inkstų navikų. Jo gydymas ir prognozės per pastaruosius dešimtmečius labai pagerėjo dėl pažangios diagnostikos, daugiadalykio gydymo ir tarptautinių gydymo standartų.
Priežastys ir rizikos veiksniai
Genetiniai ir paveldimi veiksniai
- Didžioji dalis Vilms’o auglio atvejų atsiranda atsitiktinai, tačiau dalis jų susijusi su genetiniais defektais ar paveldimomis sindrominėmis ligomis.
- Apie 1–2% sergančiųjų turi paveldimą vėžio formą arba ją lemiančius genetinius sindromus (pvz., WAGR sindromas, Denys-Drash, Beckwith-Wiedemann sindromas).
- Genai, tokie kaip WT1, WT2 ar kiti, koduoja baltymus, dalyvaujančius inksto vystymesi bei vėžio prevencijoje – jų pokyčiai lemia padidėjusią navikų riziką.
Kiti rizikos veiksniai
- Įgimtos anomalijos: vaikams, sergantiems tam tikromis įgimtomis ligomis (pvz., aniridija – rainelės nebuvimas, hemihipertrofija – pusinės kūno pusės peraugimas), Vilms’o auglys išsivysto dažniau.
- Nėra įrodymų, kad Vilms’o auglį galėtų sukelti aplinkos veiksniai, motinos elgesys nėštumo metu, mityba ar kiti įprasti veiksniai.
Simptomai ir požymiai
Dažniausi simptomai
- Nepastebimai didėjantis pilvo aptinkamas guzas arba išsipūtimas – dažniausiai evidentiškiausias simptomas, pastebimas tėvų ar gydytojo apžiūros metu.
- Pilvo skausmas ar diskomfortas.
- Kraujas šlapime (hematurija) – gali būti vos matomas arba ryškus.
- Karščiavimas be aiškios priežasties.
- Padidėjęs kraujospūdis (hipertenzija) – kai kuriems vaikams dėl inksto spaudimo ar hormonų išsiskyrimo.
- Vėmimas, apetito praradimas, svorio kritimas.
Kada kreiptis į gydytoją?
- Pastebėjus augantį, kietą ar skausmingą guzą vaiko pilve.
- Jei vaikas skundžiasi nuolatiniu pilvo skausmu ar netikėtai atsiradusiu krauju šlapime.
- Bet kokių įtartinų, nuolat pasikartojančių simptomų atveju rekomenduojama kuo greičiau kreiptis į gydytoją.
Diagnostika
Pirminiai žingsniai
- Gydytojas renka anamnezę, įvertina šeimos istoriją, atlieka fizinę apžiūrą.
- Itin svarbu atkreipti dėmesį, jei vaikas turi kitų įgimtų anomalijų, būdingų Vilms’o auglio rizikos sindromams.
Vaizdiniai diagnostikos tyrimai
- Pilvo ultragarso tyrimas – dažniausiai pirmas atliekamas tyrimas, kuris gali parodyti inksto naviką, nustatyti jo dydį, vietą, santykį su kitais organais.
- Kompiuterinė tomografija (KT) arba magnetinio rezonanso tomografija (MRT) – šie tyrimai padeda tiksliau įvertinti naviko dydį, galimą išplitimą, limfmazgių būklę, antrinių židinių (metastazių) buvimą.
Laboratoriniai tyrimai ir biopsija
- Bendra kraujo ir šlapimo analizė, inkstų funkcijos tyrimai.
- Naviko biopsija dažniausiai nėra atliekama prieš gydymą, nes daugeliu atvejų užtenka radiologinių ir klinikinių požymių – galutinė diagnozė patvirtinama pašalinus naviką chirurginiu būdu.
Ligos stadijos
- Vilms’o auglio stadiją lemia naviko dydis, jo išplitimas ir ar navikas peržengė inksto ribas. Taip pat įvertinamos galimos metastazės plaučiuose, kepenyse bei limfmazgiuose.
Gydymas
Kompleksinis gydymas
Vilms’o auglio gydymas visada yra daugiadalykės specialistų komandos – vaikų onkologų, chirurgų, radiologų, nefrologų – darbas. Kiekvienas atvejis vertinamas individualiai ir derinamas pagal ligos stadiją bei vaiko būklę.
Pagrindiniai gydymo būdai
- Chirurginis gydymas – pagrindinė ir pirmoji Vilms’o auglio gydymo dalis. Dažniausiai atliekama paveikto inksto ir naviko pašalinimas (nefrektomija), kartais gali prireikti dalies inksto šalinimo arba dviejų etapų operacijų, jei pažeista abiejų inkstų audinių.
- Heminė terapija (chemoterapija) – naudojama tiek prieš operaciją (siekiant sumažinti auglį), tiek po jos (siekiant sunaikinti likusias auglines ląsteles ir sumažinti atkryčio riziką). Dažniausiai vartojami vaistai – vincristinas, daktinomicinas ir doksorubicinas.
- Spindulinė terapija – taikoma rečiau, dažniausiai išplitusiam ar atsinaujinusiam Vilms’o augliui arba jei navikas yra aukštesnės stadijos.
Eiga ir gydymo parinkimas
- Gydymas gali skirtis priklausomai nuo naviko stadijos, paciento amžiaus, sveikatos būklės, genetinių tyrimų rezultatų. Kai kuriais atvejais, kai navikas labai didelis ar išplitęs, pradedama nuo chemoterapijos, siekiant sumažinti naviką iki operacijos.
- Abipusis Vilms’o auglys (pažeidęs abiejų inkstų audinį) gydomas išsaugant kuo daugiau sveikos inkstų funkcijos.
Eksperimentinės ir alternatyvios priemonės
- Nors Vilms’o auglio gydymo rezultatai labai geri, intensyviai tiriami nauji gydymo tikslai: imunoterapija, tiksliniai vaistai. Šie metodai laikomi eksperimentiniais, naudojami tik klinikiniuose tyrimuose ar labai sunkiais atvejais.
- Nėra alternatyvių, įrodymais pagrįstų gydymo būdų, galinčių išgydyti Vilms’o auglį be chirurgijos ir medicininių priemonių.
Svarbu vengti savidiagnostikos ar savigydos – Vilms’o auglys reikalauja skubaus specializuoto gydymo ir atidžios stebėsenos.
Prognozė ir gyvenimo perspektyvos
Vilms’o auglio prognozė šiandien, taikant pažangų gydymą, yra puiki: daugiau nei 90% anksčiau diagnozuotų Vilms’o augliu sergančių vaikų pasveiksta ir ilgainiui gyvena normalų gyvenimą. Prognozė blogesnė, jei navikas atsinaujina, yra išplitęs ar kartu nustatomi nepalankūs genetiniai pokyčiai.
- Daugelis vaikų po gydymo gali išlikti visiškai sveiki, tačiau jiems reikia ilgalaikės stebėsenos dėl galimų komplikacijų, pavyzdžiui, antrinių navikų, inkstų funkcijos sutrikimų ar gydymo šalutinio poveikio.
- Ilgalaikė stebėsena apima reguliarius klinikinius patikrinimus, inkstų funkcijos įvertinimą, kraujospūdžio kontrolę ir ultragarsinius tyrimus.
Prevencija ir ankstyvas atpažinimas
Specifinės Vilms’o auglio prevencijos priemonių kol kas nėra, nes liga dažniausiai susijusi su genetiniais veiksniais, kurių negalima kontroliuoti. Šeimoms, kurių nariai turi didesnę genetinę riziką (esant paveldimiems sindromams), gydytojai gali rekomenduoti reguliarius profilaktinius inkstų ultragarsinius tyrimus ankstyvam naviko nustatymui.
- Genetinė konsultacija rekomenduojama šeimoms, jei šeimoje buvo Vilms’o auglio atvejų ar yra kitų įgimtų anomalijų.
- Bendri sveikatos palaikymo principai – sveika mityba, fizinis aktyvumas, tabako vengimas šeimoje ar nepatikrintų „gydymo“ būdų atsisakymas – svarbūs kiekvienos šeimos kasdienybėje, bet Vilms’o naviko atsiradimui įtakos nedaro.
Dažniausi mitai ir klaidingi įsitikinimai
- Vilms’o auglys nesukeliamas traumos, blogos mitybos ar prastos tėvų „priežiūros“ – tai yra genetiškai determinuota liga.
- Negalima Vilms’o auglio gydyti natūraliomis, liaudiškomis ar alternatyviomis priemonėmis be medicininės priežiūros.
- Šiuolaikinių gydymo metodų šalutinis poveikis dažniausiai gali būti kontroliuojamas, o daugeliu atvejų vaikų gyvenimo kokybė po gydymo išlieka labai gera.
Santrauka
Vilms’o auglys – retas, tačiau dažniausias vaikų inkstų navikas, sparčiai augantis ir reikalaujantis skubios medicininės pagalbos. Ankstyvas simptomų atpažinimas (pilvo guzas, skausmas, kraujas šlapime), tiksli diagnostika ir pažangus gydymas leidžia pasiekti puikius pasveikimo rezultatus. Nors prevencijos specifinių priemonių nėra, ilgalaikė stebėsena, genetinės konsultacijos ir glaudus bendradarbiavimas su sveikatos priežiūros specialistais užtikrina gerą ligos valdymą ir vaikų gyvenimo kokybę po pasveikimo.

Patyrusi gydytoja, kurios aistra — ligų diagnostika ir simptomų analizė. Kruopšti, atidi detalėms, geba pastebėti net subtiliausius sveikatos sutrikimų požymius. Nuolat gilinasi į naujausius medicinos tyrimus, kad galėtų pacientams pateikti tikslias išvadas ir veiksmingus gydymo planus. Turi empatijos jausmą, ramiai paaiškina sudėtingas diagnozes ir padeda žmonėms suprasti savo būklę.